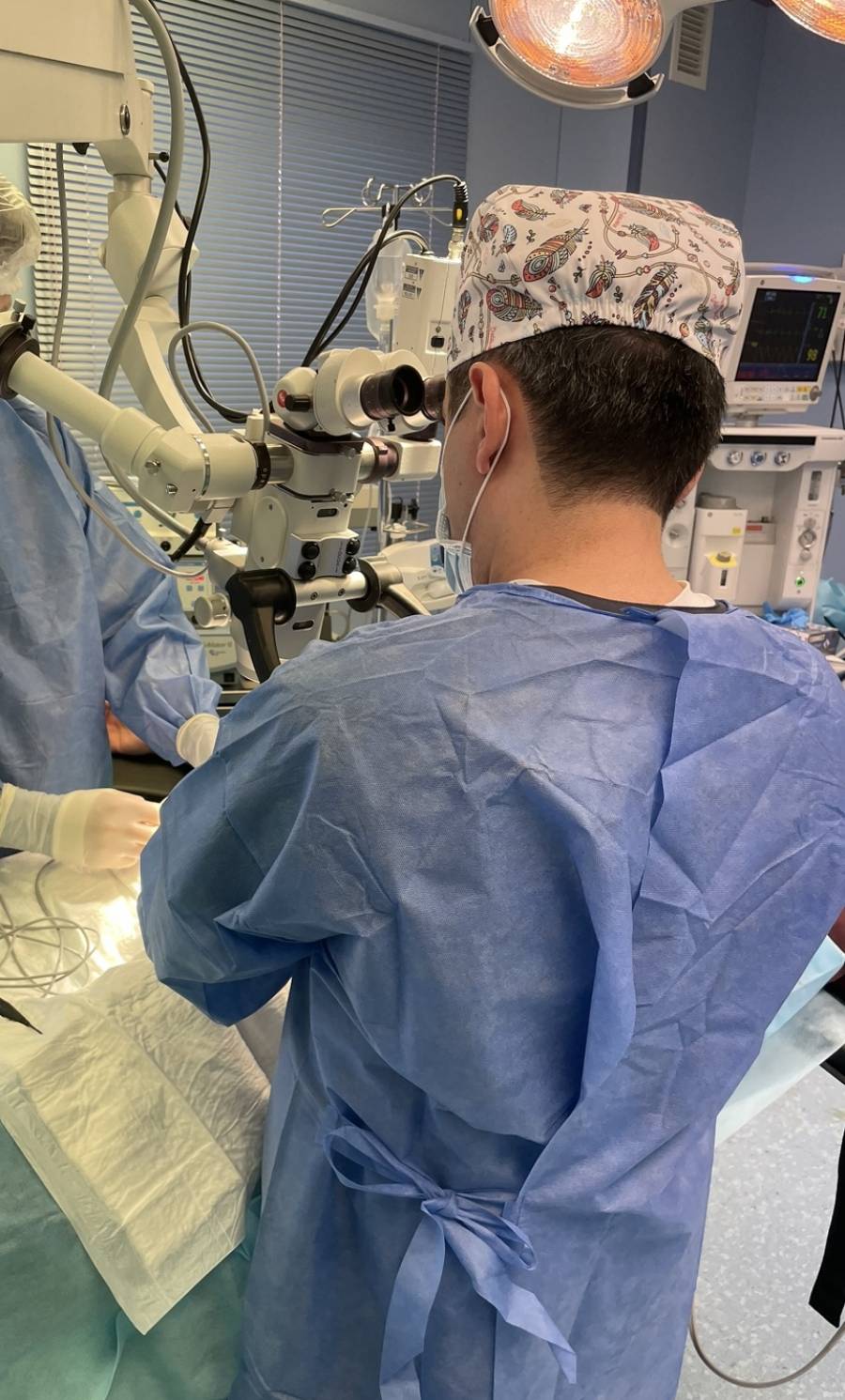
Хотела бы поделиться очень интересным клиническим случаем. В январе 2024г. ко мне обратилась пара с бесплодием для достижения беременности. Пациентке 24 года, у нее мультифолликулярные яичники, нерегулярный менструальный цикл, в браке 2 года, беременность не наступала. Супругу 40 лет, азооспермия (отсутствие сперматозоидов в сперме) впервые выявлена в 2010 г., лечения не получал. Кариотип (набор хромосом) в норме, мутаций в генах, ответственных за формирование и развитие сперматозоидов (CFTR, AR, AZF) не обнаружено. В анамнезе в 2007 году тупая травма почек, был оперирован. В 2011 году лапароскопическая операция по поводу варикоцеле с двух сторон. Рост 180см, вес 110кг. Высокий гормон ФСГ 25,12 мМЕд/мл (норма 1,3-11,8), Тестостерон в норме 3,35 нг/мл (норма 2,0-9,8), эстрадиол в норме 33пг/мл (норма менее 56) немного снижен глобулин, связывающий половые стероиды ГСПГ 15,1 нмоль/л (норма 16,2-68,5). Заключение андролога: для достижения беременности показана открытая биопсия яичек (микро-TESE).
Что же такое микро-TESE и в каких случаях ее проводят? Напомню, что азооспермия — это полное отсутствие сперматозоидов в сперме. Распространенность такого состояния среди всех мужчин составляет примерно 1%, среди мужчин с бесплодием — 10–15%. Чаще всего азооспермия возникает в результате необратимых нарушений работы яичек, когда сперматозоиды перестают образовываться. Причиной могут быть генетические, эндокринные, воспалительные заболевания. Тем не менее, у таких мужчин имеется шанс зачатия ребенка. В некоторых случаях (в 10–50%) сохраняется очаговое формирование сперматозоидов в тканях яичек. При этом получение мужских половых клеток возможно только при выполнении биопсии яичек, с последующим их использованием в программе ЭКО-ИКСИ. При этом очень важно определить шансы успешной биопсии и выбрать наилучший метод получения сперматозоидов. У мужчин с азооспермией, как правило, нормальные объем (>1,5 мл) эякулята и значение pH (>7,2), что говорит о нормальном состоянии семенных пузырьков и отсутствии сужения (обструкции) семявыносящих каналов (необструктивная азооспермия). Диагноз азооспермии подтверждают по нескольким спермограммам, поскольку возможна транзиторная азооспермия, которая может быть связана с воздействием токсических веществ, факторов окружающей среды, инфекций или ятрогенных факторов.
Нужна ли подготовка перед хирургическим извлечением сперматозоидов? Пациенты c низким уровнем гормонов ФСГ, ЛГ имеют высокий шанс на получение сперматозоидов при приеме синтетических препаратов (гонадотропинов), в то время как у мужчин с нормальным или высоким уровнем ФСГ и ЛГ медикаментозное лечение считается менее эффективным. Для стимуляции формирования сперматозоидов применяют препараты с различным механизмом действия. При использовании кломифена цитрата (антиэстрогена) головной мозг получает информацию о том, что в организме мало эстрогенов и начинает больше выделять ФСГ и ЛГ. ЛГ в свою очередь связывается с рецепторами в яичках и вызывает синтез мужских половых гормонов, в результате повышается уровень тестостерона. Другой препарат — человеческий хорионический гонадотропин (ХГЧ) — гликопротеин, сходный по строению с ЛГ, но обладающий более высоким сродством к рецепторам и длительным периодом полувыведения. В яичках ХГЧ связывается с теми же рецепторами, что и ЛГ, и также стимулирует продукцию андрогенов. Ингибиторы ароматазы блокируют работу фермента ароматазы, присутствующий в жировой ткани, печени, яичках и коже, который отвечает за превращение тестостерона и других андрогенов в эстрогены. Прием ингибиторов ароматазы позволяет восстановить нарушенное соотношение тестостерона к эстрадиолу, часто возникающее у мужчин с ожирением. На сегодняшний день терапия перед операцией подбирается индивидуально, эффективность достигается при повышении уровня собственного тестостерона даже при повышенном уровне ФСГ и ЛГ. Вероятно, увеличение количества тестостерона в яичках стимулирует формирование сперматозоидов у мужчин. Это может привести к формированию хорошо различимых семенных канальцев во время биопсии яичек.
В клиническом примере подготовка супруга не проводилась ввиду высокого уровня ФСГ в крови 25,12 мМЕд/мл (норма 1,3-11,8).
Выбор метода извлечения сперматозоидов. В идеале биопсия при азооспермии должна давать максимальный шанс на получение достаточного количества сперматозоидов хорошего качества, которые можно сразу использовать или криоконсервировать для ИКСИ. Кроме того, следует минимизировать повреждение яичек для сохранения их активности и шанса на успех во время следующих попыток извлечения. Данными преимуществами обладает микроскопическая TESE (микро-TESE) — микрохирургический метод поиска сперматозоидов, изначально описанный Р. Н. Schlegel в 1998 году и предложенный в качестве альтернативы обычной TESE. Принцип микро-TESE — выявление областей активного сперматогенеза под микроскопом. После обработки яичек при 6-8-кратном увеличении делают большой надрез в области оболочки яичек, где нет сосудов. Далее хирург при 15-25кратном увеличении находит и выделяет отдельные семенные канальцы большего диаметра. Канальцы большего диаметра с большей вероятностью содержат сперматозоиды. Успех биопсии выше при выполнении микро-TESE в сравнении с обычной TESE (45% против 25%). Оптическое увеличение уменьшает вероятность повреждения сосудов, а это снижает риск гематомы (кровоизлияния) и нарушения кровоснабжения яичек. После проведения микро- TESE уровень тестостерона может снижаться, однако он возвращается к норме в течение 18 месяцев примерно в 95% случаев, за исключением мужчин с очень маленькими яичками и тяжелой степенью нарушения гормональной активности. Микро-TESE можно проводить повторно, но не ранее чем через 3–6 мес. в связи с воспалительными изменениями в тканях.
Во время проведенной операции у мужа моей пациентки под контролем микроскопа были выделены наиболее расширенные канальцы обоих яичек, произведен их забор, направлены в эмбриологическую лабораторию, где обнаружены единичные сперматозоиды. Всего было получено 7 сперматозоидов. В этот же день во время трансвагинальной пункции фолликулов у самой пациентки было получено 14 яйцеклеток, одна из них оказалась незрелая. 7 ооцитов оплодотворили методом ИКСИ и 6 яйцеклеток заморозили. 5 клеток оплодотворились правильно, на третьи сутки все эмбрионы развивались нормально. На пятые сутки заморозили двух эмбрионов 4ВВ и 3ВС! Это замечательный результат! Планируем перенос в следующем цикле и очень ждем наступления беременности)
О том, чем отличается обструктивная азооспермия от необструктивной, причинах их возникновения, репродуктивном потенциале мужчин при азооспермии и здоровье их детей читайте в следующих статьях.
Получить мою подробную консультацию по данному вопросу можно на очном приеме, записавшись по тел. кол-центра 8-800-700-70-01 или через приложение Мать и дитя со скидкой 5%.