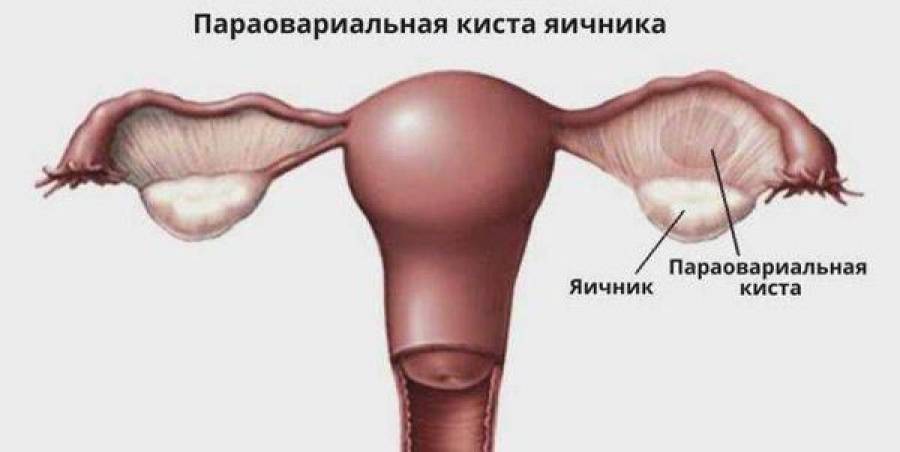
На днях ко мне обратилась мама девочки-подростка 13 лет с просьбой разобраться в ситуации. В 2021 году у дочки впервые обнаружили параовариальную кисту справа размерами 20*28мм без кровотока. Киста ее никак не беспокоила. И вот после очередного УЗИ в апреле 2024, гинеколог поликлиники рекомендовала сдать онкомаркеры СА-125, β-хорионический гонадотропин (β-ХГ), Альфа-фетопротеин (АФП), индекс ROMA, раковый эмбриональный антиген (РЭА). Все показатели оказались низкими, кроме СА-125, он был повышен 51,82 Ед/мл (норма менее 35 Ед/мл), пересдала в течение месяца, все-равно немного повышен 39,7. Третий раз через пару недель 56,3 Ед/мл. Получив такие анализы гинеколог направила девочку на плановую операцию для удаления кисты.
На данном примере я хотела бы пояснить, во-первых, что такое параовариальная киста и как ее лечить, во вторых, в каких ситуациях необходимо ориентироваться на онкомаркеры, в-третьих, объяснить, какую тактику предложила я. А вы уже самостоятельно сможете сделать вывод, оправдано ли было запугивание девочки и ее мамы врачом поликлиники по месту жительства.
Давайте разбираться.
Что такое параовариальная киста? В переводе с английского рaraovarian cyst – «para» рядом, «ovary» - яичник, то есть киста, расположенная рядом с яичником. И к ткани яичника такая киста никакого отношения не имеет, так как она возникает при нарушении эмбриогенеза из канальцев рудиментарного образования - околояичникового придатка (параовария) – редуцированного Вольфова протока (у мужчин из Вольфова протока образуются каналец придатка яичка и семявыносящий проток). Это первое.
Размеры кисты бывают от небольшого до гигантского. Это зависит от количества жидкости, содержащейся в кисте. Специфических клинических проявлений нет. В одной статье [1] описана параовариальная киста огромных размеров 240×194×80 мм у девочки 14 лет, которая занимала более 2/3 объема брюшной полости. Кисту удалили. Если киста размерами до 3 см и никак не беспокоит, как правило, ее наблюдают, делают контроль УЗИ через 3-6 месяцев для оценки динамики роста.
Чем может быть опасна параовариальная киста? При интенсивной физической нагрузке, подъёмах тяжестей, резких изменениях положения тела параовариальная киста, особенно больших размеров (более 4 см) может осложняться перекрутом ножки или разрывом капсулы. Тогда возникает резкая боль в животе, тошнота, может появиться рвота и подняться температура тела.
Второе – такие кисты всегда доброкачественные и не превращаются в злокачественные, то есть в раковые. Но гинеколог из поликлиники решил «перестраховаться» и назначил кучу онкомаркеров. Давайте разберем, какие бывают онкомаркеры и при наличии каких состояний их необходимо сдавать?
CA 125 - Сancer antigen 125 (раковый антиген) - маркер злокачественных эпителиальных опухолей яичников (из покровного слоя клеток) и эпителиальных опухолей другой локализации (кишечника, легких, поджелудочной железы, молочной железы). CA 125 не используется как скрининговый маркер, так как может повышаться при беременности, эндометриозе, остром панкреатите, циррозе печени, хронических заболеваниях почек, аппендиците, пневмонии, туберкулезе. Оценивают его, как правило, совместно с другими показателями, а также с учетом клинической картины. Норма CА 125: < 35 Ед/мл.
Идекса риска малигнизации RMI (Risk of Malignancy Index) основан на возрасте женщины (девочки), данных УЗИ, уровне CA 125. RMI = М × U × CA125. M — показатель, зависящий от менструального статуса женщины. M = 1 — репродуктивный возраст, M = 4 — постменопауза — отсутствие менструаций в течение одного года у пациенток старше 50 лет или у женщин после удаления матки. U — показатель, соответствующий ультразвуковым критериям: по одному баллу начисляется при оценке размеров опухоли, многокамерности, плотных включений, расположения, наличия метастазов. U = 1 при выявлении одного критерия, U = 4, если есть два или более признаков. CA125 — абсолютные значения концентрации маркера СА125 в сыворотке крови. По каждому показателю начисляются баллы. Все баллы и уровень CA 125 умножаются. В норме IRM не превышает 200. Повышение его более 200 является предиктором развития рака яичников.
HE4 – белок, который участвует в процессе созревания спермы в придатке яичка (эпидидимисе). Исследования выявили экспрессию HE4 и в других тканях, в том числе в эпителии дыхательных путей и органов половой системы. Синтез также наблюдается в клетках опухолей яичника. В норме не превышают 60 пмоль/л.
Индекс ROMA - Risk of Ovarian Malignancy Algorithm, буквально означает «алгоритм вычисления риска раковой опухоли яичников». Это математическая модель, которая рассчитывает вероятность наличия рака яичника при указанных значениях онкомаркеров CA 125 и HE 4 с учетом менопаузального статуса пациентки. При разработке алгоритма ROMA первоначально оценивали роль 7 онкомаркеров рака яичника, однако было показано, что использование комбинации только двух их них (CA 125 и HE 4) имеет максимальное прогностическое значение. Для женщин репродуктивного возраста и в пременопаузе нормальное значение составляет 0–11,39 %, для женщин в менопаузальном периоде норма составляет 0–29,89%.
IOTA - International Ovarian Tumor Analysis Group на основании проведенных рандомизированных исследований разработало ультразвуковые критерии ("В-правило" для доброкачественных опухолей и "М-правило" для злокачественных опухолей), чувствительность и специфичность которых достигают 95% и 91% соответственно. Система расчета IOTA Group также является высокоэффективной [3]. УЗ-признаки доброкачественных опухолей: однокамерная киста, размеры твердого компонента < 7 мм, наличие акустических теней, гладкостенная многокамерная опухоль диаметром < 100 мм, отсутствие кровотока. УЗ-признаки злокачественных опухолей: участки твердого компонента, асцит (жидкость в брюшной полости), не менее 4 папиллярных структур, многокамерная опухоль с множественными твердыми компонентами размерами > = 100 мм, сильно выраженный кровоток.
Онокомаркеры, специфичные для герминогенных опухолей яичника (возникающих из предшественников половых клеток):
- хорионический гонадотропин (β-ХГ) - уровень более 10 000 нг/мл свидетельствует о распространенности процесса, плохом прогнозе и наличии в опухоли элементов хориокарциномы (ткани плаценты);
- альфа-фетопротеин (АФП) - специфичен для герминогенных опухолей, особенно для опухолей желточного мешка. Уровень более 1 000 нг/л свидетельствует о плохом прогнозе;
- лактатдегидрогеназа (ЛДГ) - специфичный маркер, повышается практически в 100% случаев.
РЭА - раковый эмбриональный антиген. Наибольшую ценность этот маркер имеет при диагностике рака толстой и прямой кишки. Также РЭА повышается при опухолях легких, молочной железы, яичников, поджелудочной железы и желудка, а также при некоторых неонкологических заболеваниях: воспалительные процессы, аутоиммунные заболевания и доброкачественные опухоли. Норма: для некурящих: 0 – 3,0 нг/мл; для курящих: 0 – 5,5 нг/мл.
CA 72-4 - Сancer antigen 72−4. Обнаруживают при раке яичников, молочных желез, легкого, коло-ректальном раке, также с несколько меньшей частотой при раке желудка, поджелудочной железы, пищевода и простаты. В норме не более 6,9 Ед/мл.
CA 19-9 - Сancer antigen 19-9. Повышается при раке поджелудочной железы, яичников, желудка, пищевода, желчевыводщих путей, а также при панкреатите, муковисцидозе, циррозе печени. Нормальное значение – не выше 37 Ед/мл. Увеличение значений до 40-42 единиц не критично, до 45 – позволяет заподозрить образование доброкачественной опухоли. Двукратное и более увеличение интерпретируется как рак.
Итак, что следует из клинических рекомендаций при диагностике и лечении доброкачественных новообразований яичников с позиции профилактики рака [2].
Для определения структуры образований яичника рекомендовано проводить расчет индекса риска малигнизации RMI, определение СА125 и НЕ4 с подсчетом индекса ROMA. В настоящее время не доказана польза рутинного исследования дополнительных онкомаркеров: РЭА, CA 72-4, CA 19-9, АФП, лактатдегидрогеназы (ЛДГ) и β-ХГ. У девочек-подростков российские клинические рекомендации дополнительно регламентируют оценку уровней АФП, ЛДГ, β-ХГ в сыворотке крови при наличии солидного (плотного) или солидно-кистозного образования для диагностики герминогенных опухолей яичника (возникающих из предшественников половых клеток), а также проведение в этом случае МРТ органов малого таза с контрастированием.
Стойкие нерегрессирующие кисты яичников следует пересматривать через 3 месяца, а затем на выборочной основе каждые 6 месяцев. Рекомендуется проводить ежегодные УЗИ в течение 3 лет и CA 125 в течение 5 лет с момента постановки диагноза (Американский колледж акушерства и гинекологии (ACOG).
Увеличение размера кисты или повышение уровня CA 125 должно побудить врача рассмотреть возможность хирургического лечения. Подозрение на злокачественный рост, возникшее на основании анализа клинических, лабораторных и ультразвуковых данных требует консультации онколога, который определяет дальнейшую тактику ведения.
В-третьих. Что рекомендовала я в данной клинической ситуации? Контроль УЗИ и СА-125 через 3 месяца, динамическое наблюдение. Согласны?
Используемые источники:
1. Лабузов Дмитрий Сергеевич, Савченков Александр Леонидович, Салопенкова Анна Борисовна Параовариальная киста больших размеров // Вестник Смоленской государственной медицинской академии. 2017. №1.
2. Диагностика и лечение доброкачественных новообразований яичников с позиции профилактики рака. Клинические рекомендации (Протоколы лечения) / Л.В. Адамян, Е.Н. Андреева, Н.В. Артымук и др. Москва, 2018. 51 с.
3. Франк Г.А., Москвина Л.В., Андреева Ю.Ю. Новая классификация опухолей яичника Журнал: Архив патологии. 2015; 77(4): 40 - 50.